Podstawowe informacje o poradni
Zakres działania:
- konsultacje kwalifikujące do zabiegów chirurgii naczyniowej i endowaskularnej,
- konsultacje oraz udzielanie porad pacjentom po zabiegach chirurgii naczyniowej i zabiegach endowaskularnych,
- kwalifikacja do rehabilitacji pacjentów po zabiegach chirurgii naczyniowej i integracja opieki nad pacjentami z miażdżycą z innymi specjalistami (kardiolog, neurolog, diabetolog, nefrolog, dietetyk),
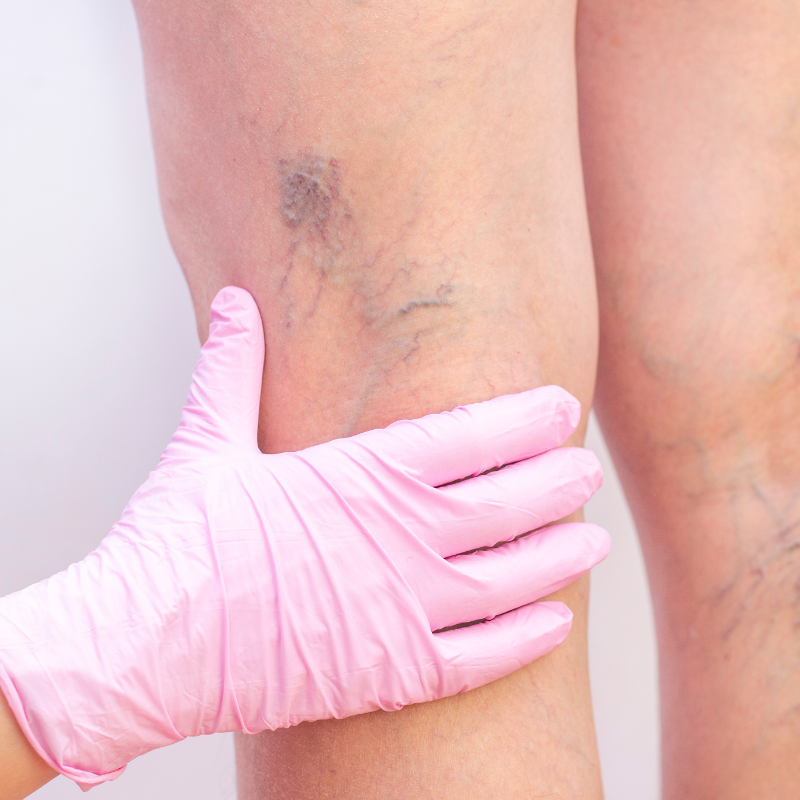
- badanie USG z Dopplerem w zakresie: tętnic i żył kończyn dolnych/górnych, aorty brzusznej, tętnic szyjnych, przetok tętniczo-żylnych oraz w innych obszarach naczyniowych,
Lekarze Specjaliści
Dr hab. n. med. Marek Glinka, jest absolwentem Śląskiego Uniwersytetu Medycznego i specjalistą w dziedzinie chirurgii ogólnej oraz angiologii, czyli chorób naczyń.
Od kilkunastu lat, zajmuje się leczeniem przewlekłej niewydolności żylnej kończyn dolnych.
Do tej pory, wykonał ponad 2000 zabiegów operacyjnych usunięcia żylaków oraz kilkaset zabiegów małoinwazyjnych, za pomocą lasera i fal radiowych.
W swojej pracy troszczy się nie tylko o uzyskanie jak najlepszego efektu leczniczego, ale też wizualnego i kosmetycznego, co możliwe jest dzięki wykonywaniu zabiegów w sposób estetyczny.
Dr Glinka jest uznanym specjalistą w dziedzinie proktologii. Posiada duże doświadczenie w leczeniu, za pomocą metod małoinwazyjnych, między innymi:
• guzków krwawnicowych odbytu (hemoroidy),
• szczeliny odbytu,
• fałdów,
• zakrzepów brzeżnych.
Zainteresowania zawodowe obejmują również:
• kompleksową terapią przeciwobrzękową u pacjentów zarówno z pierwotnymi jak i wtórnymi obrzękami limfatycznymi (szczególnie po mastektomii) kończyn dolnych i górnych;
• dermatochirurgią, czyli kosmetycznym usuwaniem zmian skóry (guzki, znamiona barwnikowe, kaszaki i inne) metodami chirurgicznymi, poprzez elektrokoagulację oraz laser CO2.
• leczeniem przepuklin brzusznych metodami klasycznymi i laparoskopowymi.
Jest członkiem Polskiego Towarzystwa Flebologicznego, Polskiego Towarzystwa Angiologicznego oraz Międzynarodowego Forum Minichirurgii Żył (International Forum for Minisurgery of Varicose Veins) z siedzibą we Frankfurcie nad Menem, w którym zasiada w Radzie Naukowej.

